
Cet article, issu du 58e numéro de la Lettre d'information sur les risques et les crises (LIREC) qui a pour thématique la prise de décision dans l'incertitude, présente le métier de médecin tactique du RAID, l’unité d'élite de la Police nationale.
La Recherche Assistance Intervention Dissuasion (RAID) dispose d’un soutien médical opérationnel pour l’intégralité de ses interventions depuis 1994. Les médecins qui composent ce service médical du RAID cumulent une activité médicale régulière dans des services d’urgences ou d’anesthésie-réanimation avec une activité de médecine tactique au sein du RAID. Ce soutien médical autonome et intégré, initialement justifié par la prise d’otages de la maternelle de Neuilly en 1994, fit la preuve de son efficacité lors de nombreuses interventions dont les plus connues sont l’affaire du gang de Roubaix, la prise d’otages de l’Hyper Cacher à Vincennes, l’assaut de Saint-Denis et la tuerie de Magnanville. Tous ces événements confirment l’intérêt de la présence de médecins tactiques au sein des colonnes d’intervention du RAID.
Mais au-delà de ce rôle bien compris, c’est lors de la tuerie de masse du Bataclan que l’intervention des médecins tactiques du RAID a été au cœur du pilotage global de la crise : ils ont joué un rôle déterminant dans la gestion même de la crise1 . Les médecins tactiques se consacrent uniquement à la mission « secours et soins » et évoluent de manière totalement intégrée aux groupes d’assaut. Cette fonction ne se limite pas à assurer la réalisation de gestes techniques, de soins ou de conseils. Le médecin du RAID doit impérativement exercer un rôle de décideur pour optimiser les soins et l’évacuation vers les hôpitaux. Pour remplir cette mission, les médecins sont contraints de prendre des décisions médicales et organisationnelles dans un contexte tactique de menace prégnante. Prendre des décisions est courant pour un médecin spécialiste de l’urgence vitale, mais les prendre dans des situations complexes et « hors cadre », c’est le challenge spécifique des médecins tactiques du RAID.
Se Préparer
Pour se préparer à intervenir dans un contexte aussi extrême que celui vécu par le RAID en novembre 2015 au Bataclan, il faut accepter de se mettre en grande difficulté au cours d’entraînements multiples et variés. Un médecin qui veut pouvoir exercer ce métier avec le même sang-froid et la même pertinence quelles que soient les conditions de travail, doit dans un premier temps acquérir une solide expérience médicale. Il doit s’appuyer sur un large référentiel personnel de la gestion du blessé grave et des patients au pronostic vital engagé. Il doit aussi avoir vécu en sa qualité de médecin des accidents catastrophiques à effet limité (ACEL).
L’expérience acquise au fil des gardes dans les services d’urgences SAMU-SMUR, dans les salles de réveil ou de déchoquage, dans les blocs opératoires et les services de réanimation, va lui permettre de constituer un socle solide de connaissances et de référentiels. Seul ce type d’expériences génère de la confiance en soi et une maîtrise de ses émotions. Ce cycle d’apprentissage indispensable permet au médecin tactique d’être le plus à l’aise possible dans des situations complexes et dégradées, dites « hors cadres ». Le recrutement des médecins évalue cette capacité à décider dans une situation de stress majeur et dans un environnement hostile ; ce qui n’a rien à voir avec la pratique médicale « classique ».
Les médecins que nous sélectionnons sont évidemment de très bons professionnels de l’urgence vitale, mais la question essentielle que nous posons est celle de leur capacité d’adaptation au stress et de leurs qualités d’intelligence émotionnelle. Ainsi nous les testons : Seront-ils toujours de bons professionnels dans des situations extrêmement dégradées ? Seront-ils capables de s’adapter à l’imprévu et d’être force de propositions au chef du RAID ? Garderont-ils une capacité d’analyse et de décision en toute situation ? La journée de sélection va ainsi tester les capacités professionnelles (réalisation de gestes techniques, triage et prises de décisions) mais après être soumis à un haut niveau d’exigence physique et mental.
Pour être agile dans un univers complexe et déstructuré2 , l’humain doit pouvoir compter sur des outils parfaitement maitrisés. En médecine, c’est codifié sous forme de procédures, de référentiels et autres guidelines. Chaque médecin, quelle que soit sa spécialité, maitrise ce type d’outils. En fonction de son analyse de la situation, le médecin va appliquer des procédures, déléguer des actions et jouer un rôle de chef d’équipe3 . L’exemple du « trauma leader » lors de l’accueil d’un polytraumatisé illustre parfaitement cette organisation. Il doit en quelques minutes et quelques examens apprécier la gravité du blessé, faire des choix thérapeutiques en fonction de la priorité : un thorax qui saigne associé à un traumatisme crânien grave par exemple.
Ensuite, il décide de confier telle ou telle action à son équipe (internes, infirmiers, aide soignants etc.)4. Au RAID, nous disposons également de référentiels pour tous les types de menaces et de structures. Le soutien médical du RAID s’appuie depuis 2012 sur une doctrine5 qui a pour objectif d’assurer en toutes circonstances et quel que soit le nombre de victimes :
- le soutien médical de tous les blessés lors de l’assaut du groupe d’intervention
- l’organisation du sauvetage et de l’extraction des victimes hors de la menace.
Les outils innovants que le RAID a développés sont le fruit d’une réflexion entre les médecins, les officiers et les opérateurs, ainsi que les partenaires des services de secours. On compte trois outils d’aide à la décision :
- Un zonage dynamique pour répondre au double enjeu : sécurité et efficacité des secours
- Une coordination opérationnelle entre la force d’intervention spécialisée et les secours conventionnels (COIS – OST – OLSP – COS)
- Un triage médical tactique pour accélérer les flux d’extraction des victimes.
Ils sont volontairement simples afin de s’appliquer très facilement à toutes les crises, et surtout dans les situations imprévues, impensables, inimaginables… Car dans ce cas, seules des aides simples garantiront aux décideurs de garder une vue d’ensemble, une agilité décisionnelle et une réelle capacité d’adaptation et d’innovation6 . C’est le principe «Keep it simple as Stupid»7. L’étape de la sélection suivie de l’apprentissage des principes ne suffit pas. Il est important que le médecin s’entraine quotidiennement. Cela veut dire continuer une activité médicale régulière, réaliser des gestes techniques, communiquer avec des blessés, avec des personnes en souffrance et anxieuses. Dans toute activité d’urgence médicale classique, il faut prendre des décisions y compris avec des situations stressantes où la vie est en jeu8.
Au RAID, les médecins participent aux entraînements tactiques. Ceux-ci sont les plus réalistes possibles avec une incertitude systématique. Les entraînements stimulent l’exigence du collectif pour accepter une prise de risque maitrisée. Nous travaillons surtout sur la réponse collective à l’incertitude. Dans l’action, il n’y a pas un chef qui impose verticalement ses décisions, mais un groupe qui s’adapte en permanence. Le défi est de faire émerger des leaders de terrain auprès d’un collectif qui acceptera leur décision et leur apportera sa confiance. La menace évolue trop vite, les décisions doivent être prises immédiatement sans un feedback systématique vers la hiérarchie. Il existe beaucoup d’autonomie décisionnelle au sein du groupe d’intervention, même si de nombreuses règles et objectifs ont été fixés avant.
Comme tous les opérateurs, le médecin est intégré dans le groupe et dans la réponse à la menace. Sa mission de secours ne doit pas perturber la mission de police. Ses décisions comme pour l’ensemble des opérateurs sont imposées par le terrain et le médecin peut être un leader si la situation l’exige. La confiance d’un collectif « fort » pousse le décideur à suivre son instinct. Cette notion est fondamentale dans un univers déstructuré. La cohésion obtenue par des années d’entraînements et de vie en groupe permet de libérer et d’autonomiser la prise de décision. Cette agilité à sortir du cadre permet aux médecins d’organiser les secours en fonction des contraintes et non d’imposer des schémas. Les nombreux exercices « tueries de masse » réalisés en partenariat avec les Services d’incendie et de secours (SDIS) sont construits en « dégradé » pour nous obliger tous ensemble et de manière coordonnée à prendre des risques, des initiatives et enrichir les référentiels communs.
S'adapter à l'imprévu
Le médecin, pour décider dans le chaos, doit se connaitre, avoir à la fois une grande confiance dans ses repères techniques, médicaux, tactiques et humains, mais aussi bien connaitre ses limites et accepter ses émotions9 . Les exemples ne manquent pas tant dans l’activité quotidienne du médecin urgentiste que dans celle «hors cadre» du médecin tactique. Par exemple, quand une équipe du SAMU doit prendre en charge un enfant traumatisé crânien grave à quelques minutes en ambulance du réveil de Necker, le médecin apprécie rapidement la gravité de son état et, prend ou non, la décision de l’intuber. Doit-on réaliser le geste immédiatement ou attendre son évacuation vers l’hôpital ? Les études scientifiques sont parfois aussi contradictoires apportant de la confusion dans la décision10. La bonne décision n’est pas évidente. Le protocole dira sans doute de l’intuber mais cela peut faire perdre du temps voire aggraver la situation si le geste est délicat.
Dans le cas d’un enfant, si la famille est présente, les émotions de l’équipe soignante sont intenses. Paradoxalement, c’est souvent grâce à ces émotions que le médecin et son équipe prennent la bonne décision. Lors de ces cas difficiles, il est important de ne pas être sidéré par la prise de décision, ce serait le plus négatif. La confiance acquise sur l’expérience évitera l’effet « tunnel » trop brutal. Le médecin évoluant dans le « hors cadre » doit prendre des risques dans ses choix. Le « trauma leader » qui décide dans l’incertitude ne peut pas attendre une analyse complète, ni tous les bilans complémentaires, pour débuter un traitement ou décider d’une opération chirurgicale. La rapidité de décision et l’anticipation sont parfois indispensables pour garantir la qualité des soins11.
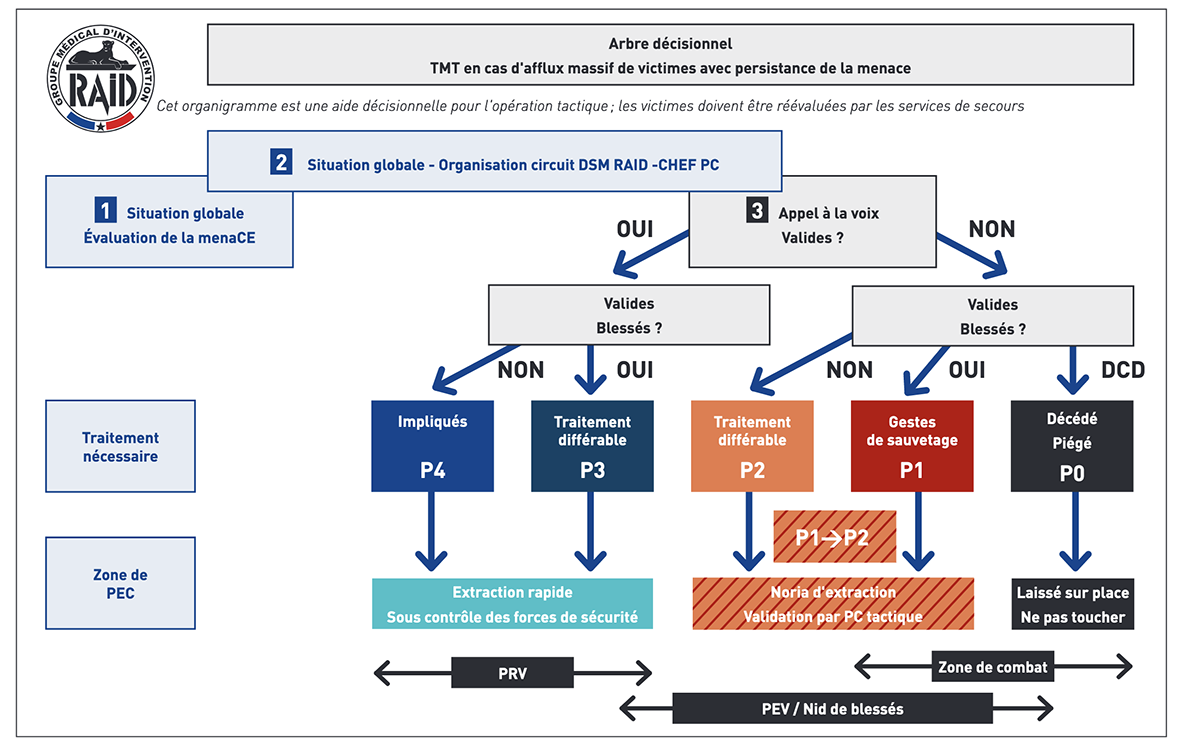
L’expérience du Bataclan résume parfaitement l’adaptabilité nécessaire au chef du RAID et aux médecins tactiques. L’extraction de l’ensemble des victimes vivantes au rez-de-chaussée (fosse, scène etc.) avant l’assaut de la BRI PP12 au 1er étage, était l’objectif du RAID. Cette mission a été réalisée en un temps réduit, soit environ 30 minutes avant que l’assaut ne soit donné. Cela confirme que l’analyse des médecins et du chef du RAID était la bonne : ne pas attendre la neutralisation de la menace pour soigner et évacuer les blessés. Les décisions ont été prises sans délai préjudiciable13. Les décisions médicales tactiques dans la fosse furent très nombreuses. Pour les médecins les décisions les plus lourdes ont été le triage obligatoire des blessés à l’intérieur du Bataclan, afin d’accélérer le flux d’évacuation des blessés et la mise en sécurité de l’ensemble des victimes14. Ces choix difficiles doivent être partagés et compris. Le triage tactique du RAID (Figure n°1) associé à des directives simples, a montré son intérêt car il a été immédiatement compris et intégré par d’autres services de police comme la BAC et les effectifs de sécurité publique.
L’impact d’une décision doit automatiquement apporter de la sérénité et de la confiance aux acteurs moins aguerris. Dans le même temps, l’attitude des sauveteurs doit rassurer les victimes et faire accepter les choix. Véhiculer de la confiance par ses attitudes et ses décisions est un des éléments clés de l’expérience du 13 novembre 2015. Demander à une victime terrorisée de traverser la fosse du Bataclan ou d’enjamber un balcon à 4 mètres de haut ne peut se faire sans empathie et sans une volonté affirmée et bien comprise. Rassurer par sa posture, par des paroles, par un regard, son des obligations du médecin tactique. Car les décisions, même si elles peuvent paraitre très dures dans le cas du triage, doivent être comprises et acceptées par la hiérarchie, les opérateurs, les autres acteurs et par les victimes. Cela ne peut en aucun cas s’improviser et demande une expérience médicale importante tout comme des qualités relationnelles et humaines.
S'améliorer après
Un cycle « préparation & adaptation » serait incomplet sans le dernier et indispensable volet du triptyque : l’amélioration par le retour d’expérience et le partage intra-service puis interservices. Une phase d’analyse, postérieure à l'intervention, est indispensable pour comprendre et tirer les enseignements d’une gestion de crise afin de pouvoir s’améliorer ensuite. Le partage des retex entre forces de sécurité intérieure et services d’incendie et de secours est la clé pour améliorer l’efficacité et la sécurité de la mission de secours en cas d’attaque terroriste. Après chaque exercice de type « tuerie de masse », nous réalisons systématiquement une analyse factuelle. Où se trouvaient les blessés ? Au bout de combien de temps ont-ils bénéficié d’une prise en charge médicale ? Quel a été le délai d’évacuation vers l’hôpital ?
Des lésions « survivables » auraient-elles pu bénéficier d’une prise en charge différente ? Toutes ces questions, nous nous les posons et nous y répondons. Il est important d’accepter aussi ses erreurs ou ses échecs15. Notre doctrine médicale d’intervention a progressé depuis 2012 grâce à ces analyses factuelles post-intervention. A titre d’exemple nous savons qu’on ne gère pas une tuerie de masse à Strasbourg avec un seul médecin et un officier comme on la gère à Paris avec cinq médecins et un véritable poste de commandement. La doctrine doit s’appliquer à toutes les situations. Pour le médecin tactique il est important de ne pas se limiter à l’analyse des premiers instants : c’est en partageant avec les médecins et chirurgiens hospitaliers qu’il comprendra la gravité évolutive des blessures. C’est en effet le chirurgien qui donnera des explications sur la typologie et la morbidité de la blessure.
Le concept de mort évitable doit être expliqué car le médecin tactique doit aussi accepter de ne pas pouvoir « sauver » certaines blessures. La notion de lésions survivables est plus juste que celle de « mort évitable »16, car elle pousse à des améliorations de prise en charge sans culpabiliser les équipes soignantes. Sans chercher à culpabiliser ni punir, un retex ou débriefing peut être parfois dur car l’analyse doit être la plus factuelle possible. C’est la vérité du terrain qui est juge de paix. On ne peut tricher dans un débriefing au risque d’un jour tricher sur le terrain. Cette phase post-crise demande de l’humilité. En élargissant les référentiels, cette étape donnera encore plus de confiance et de sérénité pour décider lors de la prochaine crise17.
En médecine, nous avançons probablement un peu plus lentement, il existe des revues de mortalité et de morbidité (RMM) mais cela se met en place souvent uniquement en cas de complications graves. L’analyse humaine doit accepter de regarder aussi l’activité dite normale, avec une analyse qui doit être factuelle et déculpabilisante18. La médecine avance sur la base de preuves scientifiques. L’EBM (evidence-Based Medicine, soit "médecine fondée sur les faits") est indispensable au progrès médical même si parfois il engendre des certitudes qui seront un handicap dans des univers « chaotiques ».
Le médecin doit aussi exprimer clairement ses émotions dans la décision médicale en parallèle aux données purement scientifique. Il doit aussi et surtout partager ses émotions avec son équipe soignante et s’appuyer sur son « groupe ». Même dans notre pratique médicale la capacité à décider dans l’incertitude revient à accepter la théorie du cygne noir. L’avenir est un pur hasard, on perd son temps à le prédire19.
Conclusion
La prise de décision est un rôle majeur du médecin tactique. Il est important qu’il possède la légitimité naturelle du leader ; cela ne s’invente pas, mais se travaille au quotidien. La qualité d’expert de la prise en charge des urgences vitales ne suffit pas à justifier de sa présence au sein du RAID. L’entraînement régulier auprès des hommes du RAID lui permet de pratiquer son activité de médecin urgentiste dans un contexte tactique dégradé. Réaliser des médicalisations et des sauvetages sous le feu, en fonction de contraintes externes mais sans perturber la mission de police demande une sélection, une formation et un entraînement spécifique. Le médecin classique est seul décideur en s’appuyant sur un référentiel médical, tandis que le médecin tactique est un décideur soumis à un collectif et une hiérarchie évoluant « hors référentiel » garanti. Les deux sont complémentaires et synergiques car pour décider dans l’incertitude, il faut au quotidien prendre de nombreuses décisions dans sa « zone de confort » avant de réussir à évoluer en dehors de celle-ci.
Notes
(1) Service Médical du RAID Retour d’expérience des attentats du 13 novembre 2015. Gestion de l’attaque terroriste du Bataclan par les médecins d’intervention de la Police Nationale. Ann. Fr. Med. Urgence (2016) 6: 3-8 https://doi. org/10.1007/s13341-015-0601-4
(2) Lagadec P, Le continent des imprévus. Journal de bord des temps chaotiques. Ed Manitoba. Les Belles Lettres (2015).
(3) Service médical du RAID, Antenne médicale spécialisée de Satory (GIGN), F. Lapostolle, T. Loeb, E. Lecarpentier, B. Vivien, P. Pasquier et M. Raux. Comment appréhender une tuerie de masse pour les équipes Smur primo-intervenantes ? Annales Françaises de Médecine d’Urgence (2018) 8:316-325. https://doi.org/10.3166/afmu-2018-0084.
(4) Hicks C, Petrosoniak A., The Human Factor. Optimizing trauma team Performance in dynamic clinical environments. Emerg Med Clin N Am 36 (2018): 1-17.
(5) Service Médical du RAID (2015) Médicalisation de l’extrême-avant au cours d’une intervention des forces de l’ordre pour prise d’otages : principes régissant la prise en charge médicale et retour d’expérience du RAID. Ann. Fr. Med. Urgence (2015) 5:166-175.
(6) Lagadec P, “La Force de réflexion rapide. Aide au pilotage des crises”, Préventique-sécurité, n° 112, Juillet-août, 2010, p. 31-35. http://www.patricklagadec.net/fr/pdf/PS112_p31_Lagadec-p.pdf.
(7) Raymond ES, The new hacker’s dictionary, 3rd Edition. October 11, 1996
(8) Lauria MJ, Gallo I, Rush S, Brooks J, Spiegel R, Weingart S. Psychological Skills to improve emergency care providers’ performance under stress. Ann Emerg Med 2017 dec ; 70(6) :884- 890.
(9) Damasio A, L’erreur de Descartes : La raison des émotions. 2010, Editions Odile Jacob.
(10) Adelson PD, Bratton SL, Carney RM et al., Guidelines for the acute medical management of severe traumatic brain injury in infants, children, and adolescents. Chapter 3. Prehospital airway management. Pediatr Crit Care Med 2003 jul; 4(3).
(11) Rappold JF, Hollenbach PT, Dania Beadle S et al. The evil of good is better: making the case for basic life support transport for penetrating trauma victims in an urban environment. J trauma Acute care Surg. 2015; 79: 343-348.
(12) BRI PP:Brigade de Recherche et d’Intervention de la Préfecture de Police de Paris
(13) Fauvergue JM, Patron du RAID. (2017) Mareuil Éditions.
(14) Langlois M, Ploquin F, Médecin du RAID-Vivre en état d’urgence. (2016) Éditions Albin Michel.
(15) Pépin C, Les vertus de l’échec. 2016 Allary Editions.
(16) Girard, E., Jegousso, Q., Boussat, B., François, P., Ageron, F. X., Letoublon, C., et al. (2018). Preventable deaths in a French regional trauma system: A six-year analysis of severe trauma mortality. Journal of Visceral Surgery, 1–7. http://doi.org/10.1016/j.jviscsurg.2018.05.002
(17) Publication interarmées, Retour d’expérience des armées (RETEX) Division Emploi PIA-7.7.6(A), archives – ops (2013) N 001/DEF/EMA/SCEM-OPS/CAOA/NP du 18 mars 2008. https://docplayer.fr/33424387-Pia-7-7-retour-d-experience-des-armees-retex-publication-interarmees-division-emploi-1.html.
(18) Morel C, Les décisions absurdes Tome II. (2014) Éditions Essai Folio, Gallimard. (19) Taleb N.N, Le cygne noir : La puissance de l’imprévisible. 2012, Éditions Les Belles Lettres
Derrière cet article

